Wokół tematu profilaktyki chorób zakaźnych narosło wiele mitów, które mogą budzić nieuzasadniony niepokój. Rzetelna wiedza na temat dostępnych preparatów oraz mechanizmów ich działania pozwala na podjęcie świadomej decyzji, która może znacząco wpłynąć na jakość życia w kolejnych latach. Warto przeanalizować swój kalendarz szczepień i skonsultować go ze specjalistą, aby cieszyć się zdrowiem bez zbędnego ryzyka.
Dlaczego układ odpornościowy potrzebuje wsparcia po 60. roku życia?
Proces starzenia się organizmu dotyczy wszystkich układów, w tym również tego, który odpowiada za naszą obronę przed drobnoustrojami. Zjawisko to, określane w medycynie jako immunosenescencja, polega na stopniowym osłabieniu reakcji obronnych na patogeny, z którymi stykamy się na co dzień. Układ odpornościowy seniora produkuje mniej nowych komórek odpornościowych, a te, które już istnieją, mogą działać wolniej lub mniej precyzyjnie. W praktyce oznacza to, że nawet banalne przeziębienie może trwać dłużej, a choroby zakaźne, które w młodości przechodziliśmy łagodnie, teraz mogą stanowić poważne zagrożenie dla zdrowia, a nawet życia. Organizm potrzebuje więcej czasu na rozpoznanie wroga i wytworzenie przeciwciał, co daje wirusom i bakteriom przewagę na starcie infekcji.
Wraz z wiekiem układ odpornościowy działa mniej efektywnie, dlatego szczepienia ochronne stają się jednym z kluczowych elementów profilaktyki zdrowotnej seniorów – prof. dr hab. n. med. Andrzej Fal, prezes Polskiego Towarzystwa Zdrowia Publicznego.
Dodatkowym czynnikiem, który należy wziąć pod uwagę, jest występowanie chorób przewlekłych. Cukrzyca, nadciśnienie tętnicze, choroby serca czy przewlekła obturacyjna choroba płuc (POChP) to schorzenia często towarzyszące osobom po 60. roku życia. Każda infekcja nakłada się na te obciążenia, mogąc prowadzić do ich gwałtownego zaostrzenia. Profilaktyka chorób zakaźnych u osób starszych nie jest więc tylko kwestią uniknięcia gorączki czy kaszlu, ale przede wszystkim strategią ochrony narządów wewnętrznych przed dekompensacją. Szczepienia pełnią tutaj rolę tarczy, która wyręcza osłabiony układ immunologiczny, dostarczając mu gotowych narzędzi do walki, zanim choroba zdąży wyrządzić nieodwracalne szkody w organizmie.
Skuteczność szczepień w wieku senioralnym jest dokładnie badana, a nowoczesne preparaty są często dedykowane specjalnie tej grupie wiekowej. Zawierają one na przykład adiuwanty, czyli substancje wzmacniające odpowiedź immunologiczną, lub wyższe dawki antygenów, aby zapewnić optymalną ochronę mimo słabszej reaktywności organizmu. Świadomość, że biologia naszego ciała zmienia się z wiekiem, jest pierwszym krokiem do zrozumienia, dlaczego to, co wystarczało nam 20 lat temu, dziś może okazać się niewystarczające. Inwestycja w profilaktykę to inwestycja w długie lata sprawności i samodzielności.
Grypa sezonowa – dlaczego nie należy jej lekceważyć?
Grypa wciąż bywa mylnie utożsamiana ze zwykłym przeziębieniem, podczas gdy jest to poważna choroba ogólnoustrojowa, która co roku zbiera śmiertelne żniwo, zwłaszcza w najstarszych grupach wiekowych. Wirus grypy charakteryzuje się dużą zmiennością, dlatego szczepienie przeciw grypie musi być powtarzane każdego roku. Naukowcy na bieżąco monitorują mutacje wirusa i dostosowują skład szczepionek tak, aby odpowiadały one szczepom dominującym w danym sezonie. Zalecenia medyczne jednoznacznie wskazują na konieczność ochrony osób po 65. roku życia, u których ryzyko hospitalizacji z powodu grypy jest wielokrotnie wyższe niż u młodych dorosłych.

Zbagatelizowanie grypy może prowadzić do sytuacji, w której wirus uszkadza nabłonek dróg oddechowych, otwierając drogę dla groźnych bakterii. To właśnie wtórne bakteryjne zapalenia płuc są jedną z najczęstszych przyczyn zgonów w przebiegu grypy u seniorów. Jednak zagrożenie nie dotyczy tylko płuc. Stan zapalny wywołany przez wirusa obciąża cały organizm, zmuszając serce do wytężonej pracy. Dla osoby z chorobą wieńcową czy niewydolnością serca taki wysiłek może okazać się ponad siły. Dlatego też sezonowe szczepienia dla seniorów traktowane są przez kardiologów niemal na równi z farmakoterapią w prewencji incydentów sercowo-naczyniowych.
Warto zwrócić uwagę na dostępność nowoczesnych szczepionek wysokodawkowych, które zostały opracowane z myślą o starszych pacjentach. Zapewniają one silniejszą stymulację układu odpornościowego, co przekłada się na wyższą skuteczność w zapobieganiu zachorowaniom oraz łagodzeniu ich przebiegu. Rezygnacja ze szczepienia to gra w rosyjską ruletkę, gdzie stawką jest nie tylko kilka dni w łóżku, ale potencjalna utrata samodzielności po długotrwałej hospitalizacji.
Szczepienia są jedną z najskuteczniejszych metod zapobiegania chorobom zakaźnym, szczególnie u osób starszych, u których ryzyko ciężkiego przebiegu infekcji jest zdecydowanie większe.
prof. dr hab. n. med. Ernest Kuchar, specjalista chorób zakaźnych, Warszawski Uniwersytet Medyczny
Powikłania pogrypowe a choroby przewlekłe
Największym niebezpieczeństwem związanym z grypą nie jest sama gorączka czy bóle mięśniowe, ale to, co dzieje się w organizmie kilka dni lub tygodni po infekcji. Powikłania pogrypowe mogą dotyczyć niemal każdego układu, ale szczególnie wrażliwy jest układ krążenia. Badania wykazują, że w pierwszym tygodniu po zdiagnozowaniu grypy ryzyko zawału serca u osób starszych wzrasta drastycznie, a ryzyko udaru mózgu pozostaje podwyższone nawet przez kilka miesięcy. Dzieje się tak, ponieważ infekcja sprzyja pękaniu blaszek miażdżycowych i powstawaniu zakrzepów.
Dla diabetyków grypa oznacza zazwyczaj całkowite rozregulowanie poziomu glikemii. Infekcja zwiększa zapotrzebowanie na insulinę, a jednocześnie brak apetytu i gorączka utrudniają kontrolę cukrzycy, co może prowadzić do kwasicy ketonowej lub śpiączki. Z kolei osoby cierpiące na astmę lub POChP po przebyciu grypy często doświadczają trwałego pogorszenia wydolności oddechowej, które nie zawsze udaje się cofnąć rehabilitacją. Dlatego ochrona przed powikłaniami grypy jest kluczowym elementem zarządzania chorobami przewlekłymi.
Pneumokoki jako ciche zagrożenie dla płuc i serca
Bakterie Streptococcus pneumoniae, znane powszechnie jako pneumokoki, stanowią jedno z największych zagrożeń dla zdrowia seniorów, często pozostając w cieniu dyskusji o wirusach. Drobnoustroje te mogą bytować w nosogardzieli osób zdrowych, nie dając żadnych objawów, by w momencie osłabienia odporności zaatakować z ogromną siłą. Szczepionka na pneumokoki jest szczególnie ważna, ponieważ zakażenie tymi bakteriami u osób starszych bardzo często prowadzi do ciężkiego zapalenia płuc z towarzyszącą bakteriemią, czyli obecnością bakterii we krwi. Taki stan, zwany inwazyjną chorobą pneumokokową, obarczony jest wysoką śmiertelnością, zwłaszcza w grupie wiekowej 65+.
W przeciwieństwie do szczepienia na grypę, ochrona przeciwko pneumokokom nie wymaga corocznych powtórzeń. W zależności od wybranego preparatu i historii medycznej pacjenta, często wystarczy jedna dawka lub krótki schemat szczepienia, aby uzyskać wieloletnią, a czasem nawet dożywotnią odporność. Jest to niezwykle wygodne rozwiązanie, które eliminuje konieczność pamiętania o kolejnych wizytach. Zapalenie płuc u seniora wywołane przez pneumokoki jest trudne w leczeniu ze względu na rosnącą oporność tych bakterii na popularne antybiotyki. Szczepienie pozwala ominąć ten problem, zapobiegając samej infekcji, zamiast walczyć z nią, gdy leki przestają działać.
Decyzję o szczepieniu warto podjąć jak najszybciej, ponieważ ryzyko ciężkiego przebiegu choroby rośnie wraz z wiekiem oraz liczbą chorób współistniejących. Wskazania do szczepienia są szerokie i obejmują nie tylko wiek metrykalny, ale także stan zdrowia.
Lekarze szczególnie zalecają przyjęcie preparatu ochronnego osobom, które:
- cierpią na przewlekłe choroby układu oddechowego, takie jak astma czy POChP,
- zmagają się z chorobami układu krążenia, w tym z niewydolnością serca,
- chorują na cukrzycę, która osłabia naturalne mechanizmy obronne organizmu,
- mają obniżoną odporność z powodu chorób nowotworowych lub przyjmowania leków immunosupresyjnych,
- palą papierosy, co uszkadza nabłonek dróg oddechowych i ułatwia wniknięcie bakterii.
Krztusiec i tężec – zapomniane choroby, które wracają
W powszechnej świadomości krztusiec i tężec funkcjonują jako choroby wieku dziecięcego lub zagrożenia historyczne. Nic bardziej mylnego. Odporność nabyta dzięki szczepieniom w dzieciństwie wygasa z czasem, zazwyczaj po około 5-10 latach. Oznacza to, że większość seniorów nie posiada już przeciwciał chroniących przed tymi groźnymi patogenami. Szczepienie na krztusiec jest kluczowe nie tylko dla ochrony samego seniora, u którego choroba może przebiegać pod postacią przewlekłego, wyczerpującego kaszlu prowadzącego do pękania żeber czy przepuklin, ale także dla ochrony otoczenia. Seniorzy często nieświadomie stają się źródłem zakażenia dla swoich wnuków, w tym niemowląt, dla których krztusiec jest śmiertelnie niebezpieczny.
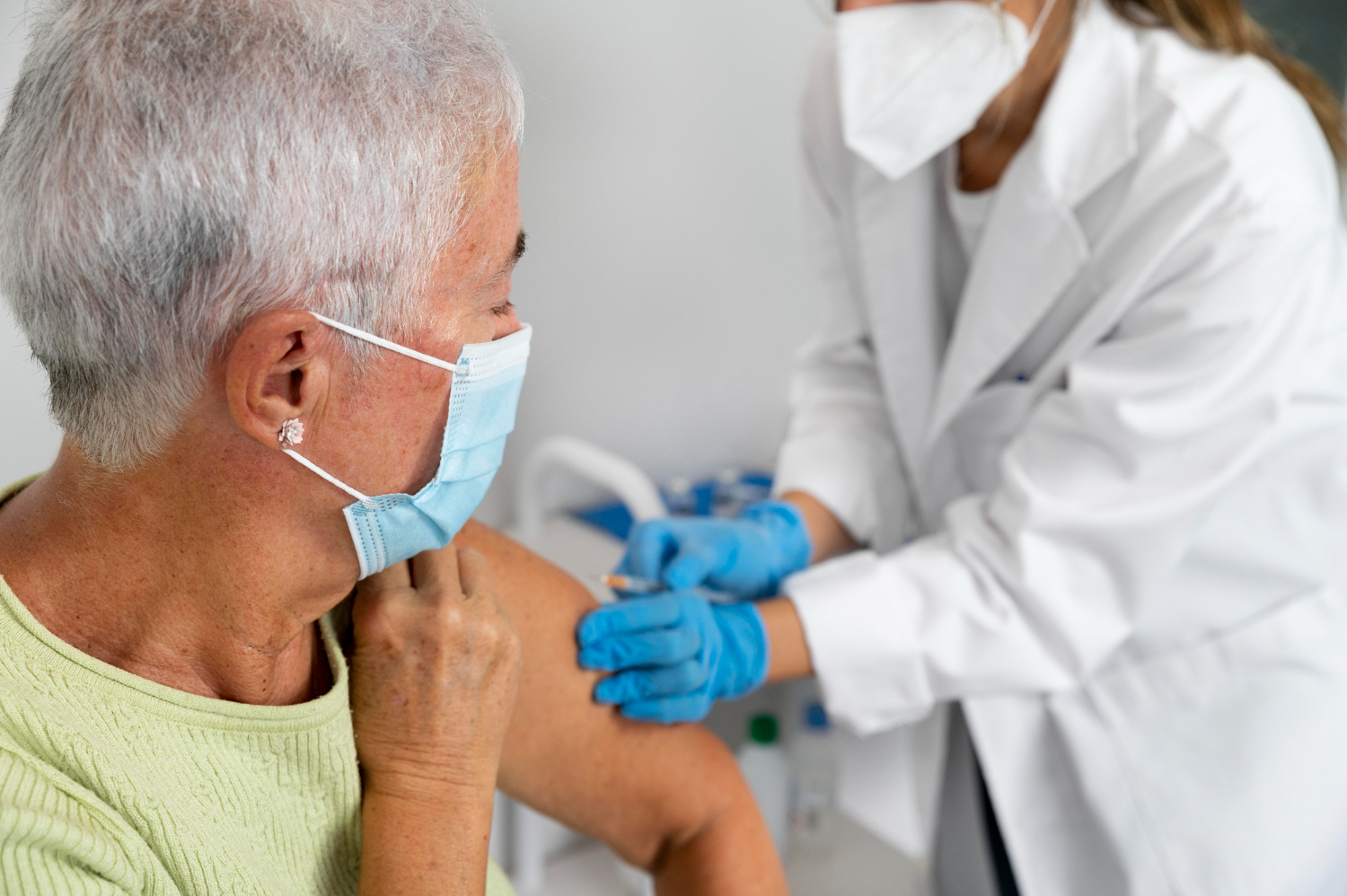
Tężec z kolei nie jest chorobą zakaźną przenoszoną z człowieka na człowieka, ale wynika z zakażenia laseczkami tężca znajdującymi się w glebie, kurzu czy odchodach zwierząt. Każde skaleczenie podczas prac w ogrodzie, drobny uraz na działce czy zranienie brudnym narzędziem może stać się wrotami zakażenia. Dla osób starszych, u których gojenie ran przebiega wolniej, a skóra jest cieńsza, ryzyko jest realne. Dawka przypominająca przeciw tężcowi powinna być przyjmowana przez dorosłych co 10 lat. Niestety, statystyki pokazują, że o tym obowiązku pamięta znikomy odsetek populacji 60+.
Wygodnym rozwiązaniem jest stosowanie szczepionek skojarzonych typu dTap, które jednym zastrzykiem odnawiają odporność przeciwko tężcowi, błonicy i krztuścowi. Jest to standard w nowoczesnej profilaktyce geriatrycznej. Zamiast przyjmować samą szczepionkę przeciwtężcową po urazie, warto zadbać o regularne szczepienia planowe, które zapewniają spokój ducha podczas codziennych aktywności, spacerów czy prac domowych. Profilaktyka tężca i krztuśca to elementarz odpowiedzialnego dbania o zdrowie w jesieni życia.
Półpasiec – bolesna dolegliwość, której można zapobiec
Półpasiec to choroba wywoływana przez ten sam wirus, który w dzieciństwie powoduje ospę wietrzną (VZV). Po przebyciu ospy wirus nie znika z organizmu, lecz przechodzi w stan uśpienia w zwojach nerwowych. Wraz z wiekiem, gdy nasza odporność komórkowa spada, wirus może się reaktywować, wywołując bolesną wysypkę pęcherzykową. Jednak to nie zmiany skórne są największym problemem. Najgroźniejszym powikłaniem jest neuralgia półpaścowa, czyli przewlekły nerwoból, który może utrzymywać się przez miesiące, a nawet lata po ustąpieniu wysypki. Ból ten bywa opisywany jako piekący, palący i jest niezwykle trudny do uśmierzenia tradycyjnymi lekami przeciwbólowymi, co drastycznie obniża jakość życia, prowadząc do depresji i bezsenności.
Obecnie dostępna jest nowoczesna, rekombinowana szczepionka przeciw półpaścowi, która wykazuje bardzo wysoką skuteczność (powyżej 90%) w zapobieganiu zachorowaniu oraz, co najważniejsze, chroni przed wystąpieniem neuralgii. Jest ona zalecana przede wszystkim osobom po 50. roku życia oraz pacjentom z grup ryzyka. Warto podkreślić, że szczepienie to jest bezpieczne również dla osób, które w przeszłości już chorowały na półpasiec, ponieważ chroni ono przed kolejnymi nawrotami choroby.
Kto jest najbardziej narażony na zachorowanie?
Praktycznie każda osoba, która w przeszłości chorowała na ospę wietrzną, jest zagrożona wystąpieniem półpaśca. Szacuje się, że wirus reaktywuje się u co trzeciej osoby w ciągu jej życia, a ryzyko to gwałtownie rośnie po 50. roku życia. Szczególnie narażeni są seniorzy z chorobami autoimmunologicznymi, pacjenci onkologiczni oraz osoby poddawane leczeniu immunosupresyjnemu.
W ich przypadku przebieg półpaśca może być znacznie cięższy, obejmując nie tylko skórę, ale także narządy wewnętrzne, wzrok czy słuch (półpasiec oczny lub uszny). Ochrona przed reaktywacją wirusa VZV jest zatem kluczowa dla zachowania sprawności i uniknięcia cierpienia, które w podeszłym wieku jest szczególnie trudne do zniesienia.
Szczepienia przeciwko COVID-19 i RSV – nowe wyzwania
Krajobraz chorób zakaźnych zmienił się w ostatnich latach, wprowadzając do kalendarza szczepień dla dorosłych nowe pozycje. COVID-19, mimo że nie budzi już takiej paniki jak na początku pandemii, wciąż stanowi śmiertelne zagrożenie dla seniorów. Warianty wirusa ewoluują, dlatego ochrona przed COVID-19 wymaga aktualizacji. Dawki przypominające, dostosowane do aktualnie krążących podwariantów, są niezbędne, aby utrzymać wysoki poziom przeciwciał i chronić przed ciężkim przebiegiem infekcji, hospitalizacją oraz tzw. Long COVID, który może trwale osłabić organizm.

Kolejnym zagrożeniem, o którym mówi się coraz głośniej, jest wirus RSV (syncytialny wirus oddechowy). Choć kojarzony głównie z małymi dziećmi, dla seniorów jest równie niebezpieczny co grypa. Zakażenie RSV u osób starszych często prowadzi do zapalenia płuc, zaostrzenia niewydolności serca oraz astmy.
Od niedawna dostępna jest szczepionka przeciw RSV dedykowana osobom po 60. roku życia. Jest to przełom w profilaktyce chorób układu oddechowego, pozwalający zamknąć lukę w ochronie przed „wielką trójcą” wirusową: grypą, COVID-19 i RSV. Lekarze zwracają uwagę na korzyści płynące z kompleksowej ochrony przed wirusami oddechowymi.
Przyjęcie zalecanych dawek przypominających przynosi wymierne efekty:
- zmniejsza ryzyko ciężkiej niewydolności oddechowej, która często wymaga podłączenia do respiratora,
- chroni przed zaostrzeniem chorób współistniejących, co pozwala uniknąć kaskady problemów zdrowotnych,
- redukuje prawdopodobieństwo hospitalizacji, co jest kluczowe dla uniknięcia zakażeń szpitalnych,
- zapewnia spokój psychiczny i pozwala na bezpieczne kontakty z rodziną oraz wnukami.
Szczepienia ochronne to jeden z najskuteczniejszych sposobów zapobiegania ciężkim chorobom i ich powikłaniom u osób starszych. Eksperci podkreślają szczególne znaczenie szczepień przeciw grypie, COVID-19, pneumokokom oraz krztuścowi, które pomagają ograniczyć ryzyko hospitalizacji i pogorszenia stanu zdrowia. Regularna konsultacja z lekarzem pozwala dobrać odpowiedni kalendarz szczepień i lepiej chronić organizm w dojrzałym wieku.